Pela primeira vez na medicina paciente volta a enxergar com córnea impressa em 3D
Pela primeira vez na medicina paciente volta a enxergar com córnea impressa em 3D é um marco que sinaliza uma nova era na restauração visual e na biofabricação de tecidos. Este avanço une engenharia de tecidos, células-tronco e impressão 3D para recuperar a visão de forma personalizada, segura e escalável. Neste artigo você vai entender como a tecnologia funciona, quais são os benefícios clínicos, melhores práticas para aplicação e os riscos a evitar.
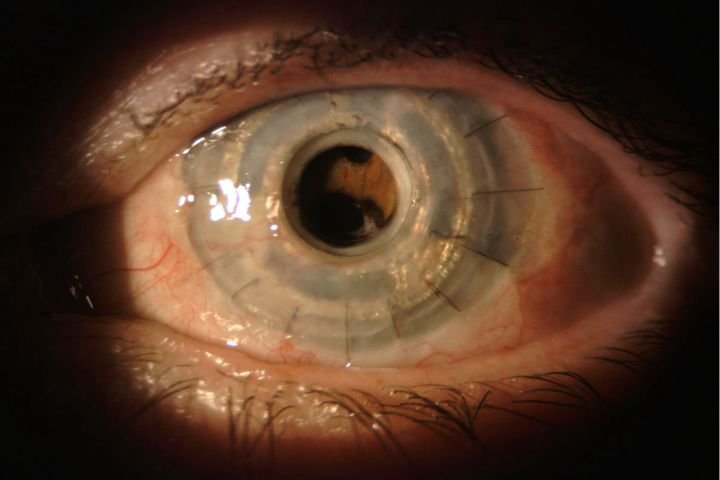
Você aprenderá – de maneira prática e objetiva – o processo desde a criação do bioink até a implantação e o acompanhamento pós-operatório. Se for profissional de saúde, pesquisador ou paciente interessado em opções de tratamento, adote a mentalidade de ação: informe-se, avalie centros especializados e acompanhe os próximos passos da regulamentação. Este é um momento decisivo para a tecnologia médica e os avanços em medicina.
Benefícios e vantagens da tecnologia
A aplicação de uma córnea impressa em 3D traz vantagens claras em relação a transplantes tradicionais e tratamentos conservadores. Abaixo estão os principais benefícios explicados de maneira prática.
- – Disponibilidade ampliada: a cornea impressa reduz a dependência de doadores, diminuindo filas de espera e tempos de espera para cirurgia.
- – Personalização: a impressão 3D possibilita moldes adaptados à anatomia do paciente, aumentando a compatibilidade e eficácia do enxerto.
- – Menor risco de rejeição: quando combinada com células autólogas, a técnica reduz a necessidade de imunossupressão agressiva.
- – Recuperação da visão acelerada: procedimentos bem-sucedidos demonstram melhora funcional e qualidade de vida em prazos mais curtos.
- – Potencial para inovação: esse caso pioneiro inspira novas aplicações de biofabricação para outros tecidos oculares e além.
Além disso, a integração entre biofabricação e técnicas clínicas consolida a posição da tecnologia médica como vetor de transformação nos avanços em medicina.
Como funciona o processo – passos principais
O processo por trás da córnea impressa em 3D combina vários estágios interdependentes. A seguir estão os passos principais com recomendações práticas para profissionais e centros que pretendem replicar o protocolo.
1. Coleta e preparo celular
– Coleta de células epiteliais ou de tecidos estromais do próprio paciente ou de doadores compatíveis.
– Expansão celular em laboratório sob condições estéreis e validação de viabilidade e identidade celular.
Dica prática: priorizar células autólogas reduz risco de rejeição. Documentar o perfil imunológico e o estado de saúde ocular antes da cultura.
2. Formulação do bioink
– Desenvolvimento de um bioink que combine matriz extracelular, fatores de crescimento e as células necessárias.
– Testes de viscosidade, biocompatibilidade e estabilidade mecânica para garantir que o material suporte a impressão e a funcionalidade pós-implante.
Exemplo prático: uso de colágeno e alginato modificados para simular as propriedades óticas e biomecânicas da córnea humana.
3. Impressão 3D e maturação
– Impressão camada por camada do tecido corneano com resolução adequada para função óptica.
– Fase de maturação em biorreatores que fornecem nutrição, oxigênio e estímulos mecânicos para organização celular.
Recomendação: monitorar transparência e curva de transmissão de luz como parâmetros de qualidade durante a maturação.
4. Cirurgia de implantação e acompanhamento
– Técnica cirúrgica minimamente invasiva para posicionar o enxerto impresso sem comprometer estruturas adjacentes.
– Protocolo pós-operatório com antibióticos tópicos, anti-inflamatórios e avaliações periódicas da visão e integridade do enxerto.
Meta clínica: alcançar integração anatômica e funcional com mínima cicatrização irregular.
Melhores práticas para implementação clínica e pesquisa
Para garantir segurança e eficácia ao aplicar a córnea impressa em 3D, é essencial seguir práticas validadas por pesquisa e experiência clínica.
- – Multidisciplinaridade: montar equipes com oftalmologistas, biomédicos, engenheiros de tecidos e especialistas em regulamentação.
- – Protocolos padronizados: definir SOPs (procedimentos operacionais padrão) para coleta celular, fabricação, controle de qualidade e cirurgia.
- – Transparência regulatória: cumprir normas locais e internacionais de ensaios clínicos e dispositivos médicos.
- – Monitoramento de longo prazo: implementar registros eletrônicos para avaliar durabilidade do enxerto e possíveis complicações.
- – Educação do paciente: informar sobre expectativas realistas, cuidados pós-operatórios e sinais de alerta.
Dica operacional: estabelecer parcerias com centros de biofabricação e empresas de tecnologia para acesso a plataformas de impressão de precisão e biorreatores de última geração.
Erros comuns a evitar
Mesmo com tecnologia avançada, vários erros podem comprometer resultados. Identificar e evitar essas falhas aumenta a probabilidade de sucesso clínico.
- – Subestimar controles de qualidade: falhas em testar transparência, resistência ou esterilidade podem causar perda do enxerto.
- – Uso de células não validadas: células contaminadas ou mal caracterizadas aumentam risco de falência do procedimento.
- – Implantação precária: técnica cirúrgica inadequada pode levar a deslocamento do enxerto e inflamação crônica.
- – Planejamento insuficiente do pós-operatório: ausência de monitoramento intensivo pode retardar a identificação de rejeição ou infecção.
- – Falta de comunicação com o paciente: expectativas irrealistas aumentam insatisfação mesmo com resultados técnicos satisfatórios.
Recomendação prática: realizar simulações e treinamentos em modelos antes de implantar em pacientes, além de auditorias regulares dos processos.
Impacto nos avanços em medicina e na biofabricação
O caso em que Pela primeira vez na medicina paciente volta a enxergar com córnea impressa em 3D é emblemático por várias razões:
- – Validação clínica de biofabricação: demonstra que tecidos complexos podem ser produzidos com função restauradora.
- – Escalabilidade: métodos de impressão e maturação podem ser adaptados para outros órgãos e tecidos.
- – Inspiração para políticas: impulsiona investimentos públicos e privados em inovação biomédica.
Combinando pesquisa translacional e regulamentação ágil, essa tecnologia médica tem potencial para transformar paradigmas terapêuticos, reduzindo filas de espera e melhorando a recuperação da visão em larga escala.
Perguntas frequentes (FAQ)
1. A córnea impressa em 3D é segura para todos os pacientes?
A segurança depende de fatores como origem celular, qualidade do bioink, controle de esterilidade e protocolo cirúrgico. Estudos clínicos iniciais mostram resultados promissores, mas a indicação deve ser individualizada. Pacientes com inflamação ocular ativa ou doenças autoimunes podem exigir avaliação adicional. Recomendação: realizar triagem clínica rigorosa e discutir riscos e benefícios com o paciente.
2. Qual é a diferença entre um transplante de córnea tradicional e a córnea impressa em 3D?
O transplante tradicional depende de um doador humano, enquanto a córnea impressa em 3D pode ser criada a partir de células do próprio paciente ou fontes compatíveis. A impressão permite personalização geométrica e potencial redução da rejeição, além de contornar a escassez de doadores. No entanto, a tecnologia ainda está em fase de introdução clínica e requer validação em estudos amplos.
3. Quanto tempo leva para a recuperação da visão após a implantação?
O tempo varia com o estado prévio do olho e a técnica cirúrgica, mas muitos relatos indicam melhora funcional nas semanas a meses seguintes. O período crítico envolve controle de inflamação e integração do enxerto. Dica: seguir rigorosamente o regime pós-operatório e comparecer a consultas agendadas maximiza chances de recuperação.
4. Essa tecnologia estará disponível em hospitais públicos em breve?
A disponibilidade depende de fatores como investimento em infraestrutura, aprovação regulatória e capacitação profissional. Em alguns países, centros privados e universidades lideram os primeiros casos. A expectativa é que, com normalização do processo e redução de custos, a tecnologia passe a ser incorporada em sistemas de saúde pública em médio prazo.
5. Quais são os custos envolvidos e coberturas por seguros?
Atualmente os custos podem ser elevados devido a pesquisa, equipamentos e processos personalizados. A cobertura por seguros varia por região e por regulamentação. À medida que os procedimentos ganham evidência e se tornam padrão, espera-se redução de custos e maior inclusão nas políticas de reembolso.
6. A córnea impressa em 3D pode ser usada em crianças?
Aplicações pediátricas exigem cuidado adicional por fatores de crescimento ocular e imunologia. Pesquisas específicas são necessárias antes da adoção rotineira em crianças. Caso seja considerada, é essencial avaliação multidisciplinar envolvendo pediatria, oftalmologia e bioética.
7. Quais são os riscos de rejeição e como são tratados?
O risco de rejeição existe, especialmente se forem usadas células alogênicas. Tratamentos incluem uso de imunossupressão tópica ou sistêmica e intervenção cirúrgica se necessário. A utilização de células autólogas e protocolos de compatibilidade imunológica reduzem significativamente esse risco.
Conclusão
O episódio em que a Pela primeira vez na medicina paciente volta a enxergar com córnea impressa em 3D marca um ponto de virada nos avanços em medicina e na biofabricação. Principais pontos a reter – a tecnologia amplia a disponibilidade de enxertos, permite personalização, reduz riscos de rejeição quando bem aplicada e exige protocolos rigorosos de qualidade e acompanhamento. Profissionais devem priorizar práticas padronizadas, formação multidisciplinar e transparência regulatória.
Próximos passos recomendados – se você é profissional, busque parcerias com centros de pesquisa e atualize protocolos; se é paciente, informe-se sobre centros especializados e converse com seu oftalmologista sobre elegibilidade. Acompanhe publicações científicas e políticas públicas relacionadas a essa tecnologia médica inovadora.
Chamada para ação: mantenha-se atualizado sobre os avanços, participe de treinamentos e incentive a adoção responsável dessa tecnologia para acelerar a recuperação da visão em mais pacientes.
Fonte Original
Este artigo foi baseado em informações de: https://olhardigital.com.br/2025/12/02/medicina-e-saude/cornea-impressa-em-3d-devolve-visao-a-paciente-pela-primeira-vez-na-medicina/


